Esclerosis múltiple, la enfermedad neurológica de la juventud
Escrito por:La esclerosis múltiple es una patología de enorme importancia social porque supone una de las causas más frecuentes de incapacidad por enfermedad neurológica en persona jóvenes. De hecho, es una enfermedad de la juventud: el 70% de pacientes de esclerosis múltiple se encuentra entre los 21 y los 40 años de edad. Dentro de las formas evolutivas de la enfermedad, las progresivas tienden a aparecer en edades más tardías (45 años) y las formas remitentes recidivantes entre los 25 y los 30 años. La prevalencia en España de la enfermedad es de 50-60 casos por 100.000 habitantes.
Por otra parte, es una de las enfermedades que más se ha estudiado epidemiológicamente, sin llegar a identificar los factores etiológicos.
Para diagnosticar a un paciente de esclerosis múltiple se tiene que cumplir el requisito imprescindible de que presente lesiones del neuroeje, espaciadas física y temporalmente.
Por qué se produce la esclerosis múltiple
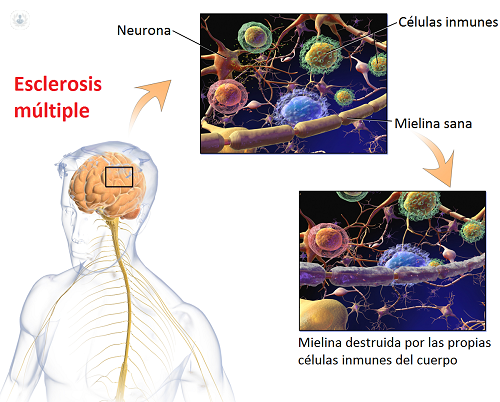
La etiopatogenia de esta enfermedad es carácter autoinmune, es decir, el sistema defensivo inmunológico mediado por anticuerpos ataca al propio organismo, como si fuera al antígeno. Concretamente ataca a la mielina de la sustancia blanca del eje neural que recubre los axones.
El mecanismo inmunopatógeno es apoyado por varios hechos, como la presencia en las placas agudas inflamatorias desmielinizantes de linfocitos T, la activación de linfocitos B con la producción intratecal de inmunoglobulinas y la expresión anómala de antígenos, así como la asociación a ciertos haplotipos HLA. Asimismo, algún factor ambiental hasta la fecha desconocido induciría cambios sobre antígenos de la oligodendroglia, siendo estos las dianas de la respuesta inmune.
Se han estudiado virus, especialmente de la familia del herpes y retrovirus. Aun así, no se ha podido detectar material genético viral en las placas desmielinizantes.
La hipótesis genética muestra una concordancia del 30% en gemelos monocigotos y un 5% en los dizigotos, por lo que parece que existe un patrón de herencia oligogenética.
Efectos de la desmielinización en la esclerosis múltiple
El principal efecto de la desmielinización es la interrupción de la conducción eléctrica, de modo que se va a interrumpir y bloquear la conducción nerviosa en el eje neural. Sin embargo, no siempre existe una correlación entre las lesiones inflamatorias o placas desmielinizantes activas vistas en la resonancia magnética y la sintomatología. El enlentecimiento de la conducción no explica siempre los síntomas deficitarios, pero sí la fatigabilidad.
A veces los potenciales se generan de forma espontánea, originando síntomas agudos como convulsiones tónicas al apoyar los pies, la disartria y la ataxia, provocadas al hablar. El aumento de la temperatura en verano disminuye la velocidad de conducción, empeorando los síntomas.
Clasificación y sintomatología de la esclerosis múltiple
En 1983 Poser ideó un protocolo diagnóstico que incluye datos clínicos y paraclínicos, y clasifica la esclerosis múltiple como posible, probable y definitiva. En este sentido, la sintomatología se divide en:
- Deficitaria
- Enmarcada en brotes
- Fenómenos paroxísticos que duran poco y no dejan secuelas
Para definir una disfunción focal neurológica como brote debe durar más de 24 horas, y para reconocer un segundo brote éste debe espaciarse en el tiempo más de un mes, y estar separado topográficamente.
Encontramos cuatro tipos evolutivos diferentes, según la distribución y progresión de la enfermedad:
1) Brotes recidivante-remitente
2) Primariamente progresiva
3) Secundariamente progresiva
4) Recidivante-progresiva
El 70% de los pacientes presentan la forma recidivante-remitente. La mayoría de pacientes controlados presentan un brote al año, incidencia que disminuye en los siguientes 10 años. El grado de discapacidad se evalúa mediante la escala EDSS (Expanded Disability Status Scale).
La sintomatología de comienzo varía según las series, encontrándose, entre otros:
- Trastorno sensitivo
- Defecto motor
- Neuritis óptica
- Diplopía
- Trastorno del trigémino
- Paresia facial
- Vértigo
- Trastorno esfinteriano
- Trastorno mental
- Demencia subcortical
Diagnóstico de la esclerosis múltiple
La resonancia magnética cerebral supuso una auténtica revolución en el diagnóstico y seguimiento de la enfermedad. Sin embargo, la baja especificidad de dicha resonancia se debe a que otras lesiones inflamatorias (sarcoidosis, encefalomielitis aguda diseminada), vasculíticas (LES, enfermedad de Behcet) y las pequeñas lesiones isquémicas ofrecen imágenes similares. La correlación clínica radiológica no es tan buena como se esperaba. La captación de contraste con gadolinio indica actividad aguda de la placa desmielinizante con sintomatología clínica.
Los potenciales evocados visuales, somestésicos y auditivos de tronco están afectados en un 65% (los auditivos en un 30%), y contribuyen al diagnóstico de la esclerosis múltiple.
Asimismo, el en la esclerosis múltiple es claro, con celularidad normal y proteínas normales. El 90% de los pacientes muestran síntesis intratecal de inmunoglobulinas, presentando el 95% de los pacientes bandas oligoclonales.
Tratamiento de la esclerosis múltiple
Los expertos en Neurología plantean el tratamiento para la esclerosis múltiple a tres niveles:
1) Tratamiento del brote agudo, con dosis altas de un potente glucocorticoide, que son esteroides adrenocorticales tanto naturales como sintéticos.
2) Tratamiento de mantenimiento, con investigación con inmunomoduladores: interferón beta 1 (proteína producida de forma natural por el sistema inmunitario), acetato de glatiramed, inmunosupresores (algunos de ellos de aplicación reciente). La plasmaféresis (extraer la sangre del cuerpo y procesarla para separar del plasma los glóbulos blancos, rojos y plaquetas) y las inmunoglobulinas no han mostrado gran eficacia.
3) Tratamiento sintomático rehabilitador. Consiste en el tratamiento de la espasticidad, la impotencia sexual, la sintomatología esfinteriana, la depresión, el dolor y el posible deterioro, algo totalmente necesario para la mejoría del paciente.
4) Nuevas vías de investigación. Se abren recientemente nuevas vías de investigación en estudios científicos a corto plazo que parecen prometedoras para tratar la enfermedad.


