Conoce la enfermedad de Crohn y cómo abordarla
Escrito por:La enfermedad de Crohn es una patología inflamatoria intestinal. Puede afectar a cualquier parte del aparato digestivo, produciendo úlceras. En función de los síntomas que presente el paciente y la evolución de la enfermedad se indicará tratamiento médico, cirugía, o ambos.
Enfermedad de Crohn: qué es y cuáles son sus causas
Se trata de una enfermedad inflamatoria intestinal crónica que puede afectar a cualquier parte del tubo digestivo, desde la boca hasta el ano, produciendo pequeñas y múltiples úlceras que pueden atravesar todo el espesor de la pared intestinal. Estas son las diferencias más importantes con otra enfermedad inflamatoria, la colitis ulcerosa, aunque en algunos casos puede ser difícil distinguirlas. Produce costes sanitarios muy importantes.
No se conoce por qué se produce esta enfermedad, aunque posiblemente se desencadene por la asociación de varios factores, entre ellos los genéticos en alrededor de un 20%, y también los inmunológicos (sistema de defensa del organismo), bacterianos (flora o microbiota intestinal), o alimentarios.
Prevalencia de la enfermedad de Crohn y factores de riesgo
La enfermedad de Crohn se produce con mayor frecuencia en adultos jóvenes y es más común en países desarrollados. Además, sigue aumentando de forma notable. El factor de riesgo más conocido sobre el que podemos actuar es el tabaco. Los fumadores tienen mayor riesgo de desarrollar la enfermedad y de presentar más brotes inflamatorios y de mayor gravedad.
Síntomas y diagnóstico de la enfermedad de Crohn
La enfermedad de Crohn puede producir dolor abdominal, fiebre, diarrea o aparición de fístulas, entre otros síntomas. En ocasiones existe también inflamación de otros órganos como las articulaciones, piel o los ojos.
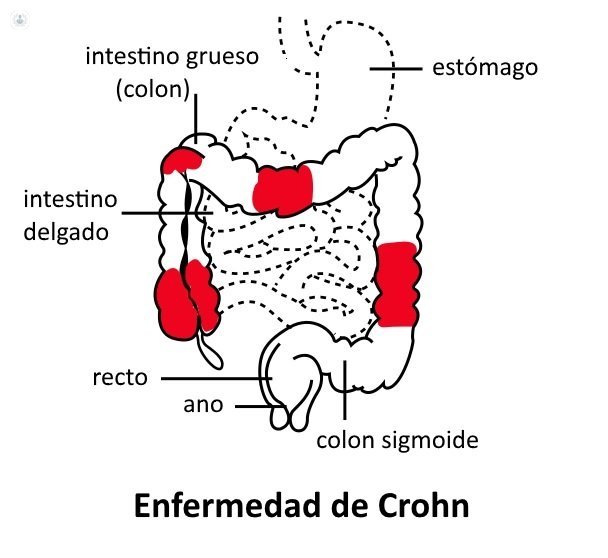
Se desarrolla en crisis o brotes inflamatorios de más o menos gravedad con períodos de estabilidad entre ellos y puede originar comunicaciones anormales entre el intestino y la piel o entre diferentes zonas del intestino (fístulas), acúmulos de pus (abscesos) y también estrecheces que dificultan el paso del contenido intestinal (estenosis). La parte del intestino más frecuentemente afectada es el final del intestino delgado (ileon) y el inicio del colon (ciego), seguida del colon y el recto, pero puede aparecer en otros tramos, o en varios simultáneamente. En ocasiones afecta al ano, pudiendo producir supuración por fístulas, que pueden ser complejas, dolor o sangrado.
Ante la sospecha de enfermedad de Crohn el diagnóstico puede realizarse mediante endoscopia digestiva (colonoscopia o cápsula endoscópica), estudios radiológicos intestinales o, más recientemente, resonancia magnética intestinal (Entero-resonancia), así como diferentes tipos de análisis en sangre y heces.
Tratamiento de la enfermedad de Crohn
El tratamiento inicial de la enfermedad de Crohn es médico. La enfermedad no se cura pero puede aliviarse de forma importante e incluso no presentar brotes durante años. Incluye el uso de antiinflamatorios y corticoides o 5-ASA (Mesalazina) y, en ocasiones, antibióticos. Los corticoides tienen muchos efectos secundarios y, por tanto, se intentan reducir o eliminar cuando es posible.
Los brotes graves de enfermedad requieren de ingreso hospitalario y, a veces, el uso de medicaciones especiales como los inmunosupresores, los denominados tratamientos biológicos, o nutrición artificial para dejar en reposo el intestino. Es precisa la colaboración entre diferentes especialistas, entre ellos los coloproctólogos, para la correcta orientación del tratamiento de los pacientes.
Cuándo se precisa cirugía para la enfermedad de Crohn
Se requiere, al menos, una intervención quirúrgica entre el 50 y 70% de pacientes y esta puede indicarse de urgencia ante complicaciones graves como hemorragia, obstrucción o perforación del intestino, pero mucho más frecuentemente en los que padecen una forma crónica de la enfermedad por fracaso del tratamiento médico, complicaciones, brotes frecuentes o severos, o efectos secundarios graves derivados del uso de las medicaciones.
Otras indicaciones son la existencia o sospecha de cáncer o las alteraciones nutricionales. Además, es frecuente necesitar cirugía por problemas anales, fundamentalmente abscesos o fístulas. La cirugía no es el último recurso en el tratamiento de esta enfermedad y debe indicarse de forma consensuada por el digestólogo y el cirujano que tratan el paciente.
En qué consisten las intervenciones quirúrgicas por enfermedad de Crohn
Las cirugías por enfermedad de Crohn suelen requerir la extirpación de la porción o porciones intestinales causantes del problema. Aunque deben ser lo menos agresivas posibles en esta enfermedad, y hay que extirpar el mínimo intestino necesario y frecuentemente con el empleo de cirugía laparoscópica, cuando existen fístulas o afectaciones graves la intervención puede significar un reto técnico que exige un cirujano colorrectal con experiencia.
En otras ocasiones, cuando solamente hay pequeñas estrecheces causantes de los síntomas, podemos ensancharlas sin necesidad de extirpar intestino (plastia). Dado que la cirugía no es curativa y es posible que un paciente sea intervenido a lo largo de su vida en varias ocasiones, interesa preservar la mayor cantidad de intestino posible para evitar problemas nutricionales futuros. Es posible que el paciente requiera llevar un estoma (bolsa para evacuar) en algún momento, de forma temporal o definitiva.
Cuando existe afectación del ano se requiere, en ocasiones, vaciar acúmulos de pus (abscesos) y colocar pequeños drenajes de goma similares a los piercings, para evitar molestias y complicaciones. A veces hay que tratar estrecheces anales, fisuras, y más frecuentemente, fístulas a la piel, o a órganos vecinos, como la vagina en las mujeres.
Posoperatorio de enfermedad de Crohn
El posoperatorio de la enfermedad de Crohn es variable dependiendo del tipo de intervención, su complejidad y el estado previo del paciente (medicaciones, nutrición). Las complicaciones más importantes, aunque poco frecuentes, son el fallo de la sutura intestinal o la aparición de fístulas. Pero, en general, y dado que la enfermedad afecta a pacientes jóvenes, la recuperación es buena, y al corregirse los problemas que indicaron la cirugía, el paciente mejora su estado y calidad de vida, que puede ser normal entre los brotes.
Tras la intervención, y de acuerdo con el digestólogo, habrá que continuar determinados tratamientos médicos destinados a la enfermedad existente en otras zonas o a prevenir su aparición, así como continuar con revisiones y seguimiento. El paciente deberá abstenerse de fumar. Es interesante para conocer más aspectos de la enfermedad, opiniones de pacientes y consejos de expertos, entablar relación con asociaciones regionales de pacientes con Crohn y colitis ulcerosa o bien la confederación nacional de asociaciones de pacientes.



