Síndrome de apnea del sueño (SAHS), el trastorno respiratorio durante el sueño más frecuente
Escrito por:¿Qué es el síndrome de apnea del sueño?
El SAHS es el trastorno respiratorio durante el sueño más frecuente, ya que afecta del 4 al 10% de los adultos. Se presenta con mayor frecuencia en hombres, pero tras la menopausia, la incidencia se equipara tras la menopausia.
El SAHS se debe a la aparición de episodios repetidos de limitación parcial o completa (apnea) de la entrada del aire durante la respiración a lo largo del sueño. Según la frecuencia y la duración de estos episodios la enfermedad puede más o menos grave, pero con frecuencia ocurren cientos de apneas durante una sola noche.
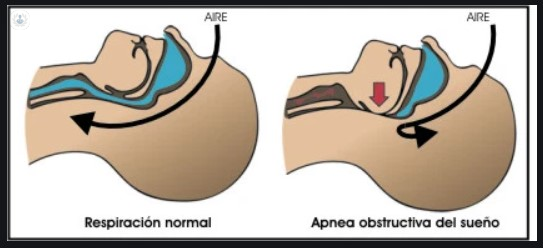
Por desgracia se trata de una enfermedad “silenciosa” y con frecuencia ignorada por quien la sufre, pues las apneas ocurren mientras duerme y los efectos “visibles” sobre la salud no son inmediatos.
¿Qué circunstancias aumentan el riesgo de SAHS?
Personas con sobrepeso y obesidad son mucho más propensas a sufrirlo. Puede también influir la existencia de problemas obstructivos en las vías respiratorias altas (nariz y garganta) como ocurre con la hipertrofia de cornetes o del paladar o los trastornos de la morfología de la barbilla.
En el niño la causa más frecuente de SAHS es la hipertrofia amigdalar o adenoidea (las “anginas”).
¿Cómo puede sospecharse el SAHS?
La existencia de apneas repetidas durante el sueño puede menoscabar seriamente la calidad de vida del paciente provocándole síntomas muy diversos tanto de noche como de día. Sin embargo, la cronicidad de la enfermedad antes de su detección, con frecuencia ocasiona cierto grado de “adaptación” a esos síntomas (somnolencia, cansancio, pérdida de memoria…), lo que dificulta todavía más su detección y tratamiento.
- Síntomas NOCTURNOS: Suele ser el compañero/a de cama quien advierte la presencia de fuertes ronquidos y de apneas prolongadas, que pueden durar un minuto e incluso más tiempo. Las paradas respiratorias en ocasiones sobresaltan al paciente con sensación de asfixia pero suele ser la pareja quien, en el transcurso de las mismas, asustada despierta al paciente, ante el temor de una parada respiratoria “completa”. Los ronquidos y paradas suelen también acompañarse de un sueño suele inquieto y la necesidad de acudir a orinar una o más veces durante la noche.
- Síntomas DIURNOS: La falta de descanso nocturno provoca que la víctima se levante cada día con sensación de sueño no reparador y a menudo con cefalea matutina. Durante el día es típica la somnolencia en situaciones tranquilas y a veces incluso en actividades rutinarias como comer, trabajar o conducir. También es frecuente la sensación de cansancio crónico y fatigabilidad (sobre todo en la mujer), falta de concentración e irritabilidad, síntomas depresivos, falta de memoria y reducción de la libido. El SAHS además aumenta de forma muy significativa los accidentes de tráfico y los accidentes laborales, y ha de controlarse muy especialmente en profesiones de riesgo como son conductores, operarios de maquinarias peligrosas etc.

¿Qué consecuencias tiene el SAHS sobre el organismo?
Este trastorno de la respiración se repite lo largo de la noche, durante meses o años, hasta el momento del diagnóstico y provoca distintos efectos indeseables:
A corto plazo:
1) Insuficiencia respiratoria (falta de oxígeno e incremento del anhídrido carbónico).
2) Alteración de la arquitectura normal del sueño con predominio de sueño superficial y falta de sueño profundo que es el relacionado con el “descanso” cerebral. El paciente hace un “duermevela” pues ha de defenderse de las apneas con “despertares” continuos (conscientes o no conscientes), que interrumpen una y otra vez el sueño y le impiden entrar en sueño profundo.
3) Trastornos en el ritmo cardiaco, en la presión arterial y en la adecuada oxigenación de nuestros órganos (el corazón, el cerebro…) durante las horas de sueño.
A largo plazo: Debido a su curso silencioso esta enfermedad se diagnostica poco y a menudo tarde, y se descubre cuando produce complicaciones a otros niveles, sobre todo a nivel cardiovascular (hipertensión arterial, angina de pecho, infarto cardiaco, arritmias...) y a nivel cerebral (ictus, problemas de memoria y concentración, cefaleas, depresión...). El SAHS se relaciona también con el síndrome de fatiga crónica e incluso con enfermedades como la fibromialgia, pues la falta crónica de sueño aumenta la sensibilidad de los receptores nerviosos del dolor.
¿Cómo puede diagnosticarse el SAHS?
No todas las personas que roncan padecen SAHS, ya que existen otros trastornos y enfermedades que pueden causar somnolencia diurna y mal dormir. El primero de ellos la deficiente higiene de sueño, es decir, dormir un número de horas insuficiente o de forma desordenada (inversión del ciclo sueño-vigilia).
En el SAHS, con frecuencia el propio paciente no es consciente de los episodios de apnea y son los familiares quienes los advierten. En la sospecha de la enfermedad juega un papel fundamental la pareja o los familiares del paciente. Son ellos quienes detectan la existencia de un ronquido estrepitoso, movimientos corporales frecuentes y paradas en la respiración.
Una vez establecida la sospecha, la confirmación de la enfermedad se llevará a cabo por medio de dos tipos de estudios diagnósticos, según su nivel de sofisticación y la información que aportan.
Para hacer un diagnóstico correcto, se lleva a cabo un estudio de sueño. Existen distintos tipos de estudios
- Poligrafía cardiorrespiratoria: Aporta un registro continuo durante toda la noche de parámetros cardiorrespiratorios relativos al flujo de aire del paciente, la saturación de oxígeno, el ronquido, la frecuencia cardiaca y también puede ampliarse con el esfuerzo muscular torácico y abdominal.
Existen equipos portátiles de fácil manejo que permiten su realización en el domicilio del paciente.
- Polisomnografía: Aporta un registro continuo durante toda la noche de todos los parámetros anteriores y además de la actividad cerebral, estableciendo en cada momento la fase de sueño en que se encuentra el paciente. También recoge posición y actividad muscular de las piernas. Suelen indicarse cuando confluyen además de la sospecha de SAHS otros problemas asociados, como consumo de psicofármacos, insomnio o parasomnias, trastornos neurológicos o psiquiátricos etc.

Estos largos, que abarcan toda la noche, son luego interpretados por el neumólogo. Tras su análisis se confirmará el diagnóstico de SAHS y su severidad, lo que condicionará la necesidad de tratamiento.
¿Cómo se trata el SAHS?
Lo primero que deben aconsejarse son:
- MEDIDAS HIGIENICO-DIETÉTICAS: en relación al sueño es importante dormir durante la noche (no de día), en condiciones adecuadas (sin ruido ni luz) y durante 7 a 8 horas, evitando cenas copiosas, alcohol durante la tarde-noche y a ser posible el empleo de hipnóticos o sedantes. Como en la gran mayoría de los casos esta enfermedad se asocia a obesidad es necesario un cambio de estilo de vida, con control dietético y ejercicio físico regular.
- EL TRATAMIENTO POR EXCELENCIA DEL SAHS ES LA CPAP: la CPAP es un dispositivo mecánico que actúa enviando un chorro continuo de aire a una presión conocida a través de una mascarilla nasal a la vía aérea superior. Ese chorro de aire actúa como una “columna de aire” que abre las paredes de la garganta e impide su colapso con el ronquido y con ello la aparición de apneas.
La CPAP es un tratamiento muy eficaz para el SAHS y bien empleada controla completamente las apneas y elimina los síntomas. Precisa un periodo inicial de adaptación que con una buena selección de materiales y una educación adecuada suele ser corto. La respuesta al tratamiento suele ser muy rápida y en pocos días la calidad de vida del paciente mejora según comienza a dormir bien.
La CPAP se obtiene con prescripción médica tras hacer el diagnóstico. Es un tratamiento a largo plazo que cubre la Seguridad Social y las distintas compañías aseguradoras, aunque también existen empresas privadas que pueden aportarlo. En cualquiera de los casos, el inicio del tratamiento requiere un soporte técnico que garantizan las empresas especializadas y que luego se mantiene a lo largo del tiempo, mientras el paciente lo necesite.
Aunque la CPAP es un tratamiento muy eficaz el objetivo a largo plazo ha de ser el de tratar en la medida de los posible los factores de riesgo asociados a la aparición de SAHS. En primer lugar, la obesidad o el sobrepeso y en los casos con anomalías anatómicas, valorar con otros especialistas como otorrinos, maxilofaciales u odontólogos, el tratamiento de las mismas.


