¿Quién puede sufrir retinopatía diabética?
Written by:
¿Qué es la retinopatía diabética?
La retinopatía diabética es una microangiopatía, es decir una enfermedad de los pequeños vasos de la retina, que como su nombre indica está asociada a cualquier tipo de diabetes, tanto del tipo 1 como el tipo 2. Es una enfermedad crónica, es una causa frecuente de ceguera en los países occidentales y esta microangiopatía puede producir daños en los vasos de la retina que se manifiestan de varias maneras. O bien por exudación, es decir, salida de líquido de los vasos, o bien por falta de riego que produce zona de isquemia o necrosis y por la aparición de unos vasos anómalos que se denominan neovasos que tienen más tendencia al sangrado, más tendencia a producir fibrosis. Todo este conjunto de alteraciones va a producir la retinopatía diabética que se clasifica en dos grandes tipos. La no proliferativa donde predominan los fenómenos de exudación, sangre, hemorragia, exudados… Y la forma proliferativa donde predominan los fenómenos de isquemia o falta de riego que van a condicionar la aparición de neovasos.
Causas de la retinopatía diabética
La causa de la retinopatía diabética básicamente es padecer una diabetes, tanto la tipo 1 como la tipo 2. Es verdad que en la tipo 1 puede ser más agresiva y el factor que más afecta la presión de la retinopatía diabética es un mal control metabólico o un tiempo de evolución prolongado de la retinopatía diabética. Por eso recomendamos a nuestros pacientes que se hagan revisiones periódicas cuando tienen una diabetes de cualquier tipo. Existen también otros factores asociados por ejemplo una elevación de la hemoglobina glicosilada, el colesterol elevado, la obesidad, la nefropatía, el embarazo, que pueden hacer que un paciente con retinopatía diabética pueda tener o pueda empeorar su progreso.
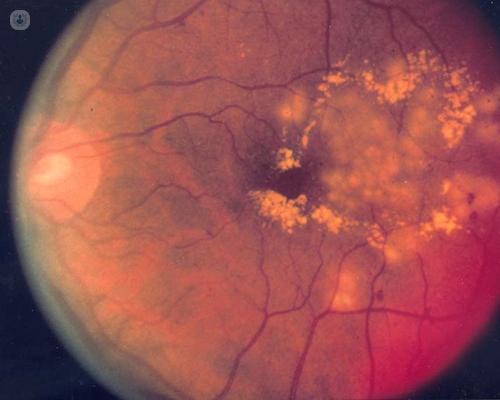
Síntomas de la retinopatía diabética
Inicialmente la retinopatía diabética puede no producir ningún síntoma porque no afecta a la zona central de la retina, no produce la afectación de la mácula. Cuando afecta a la visión puede deberse a diferentes causas. Puede deberse a la aparición de un edema macular, es decir, de salida de líquido de los vasos de la retina que afecta a la mácula, o por presencia de hemorragias, o bien por la aparición de un desprendimiento de retina que se denomina proliferativo y que puede producir un levantamiento de la mácula y por lo tanto una pérdida de agudeza visual.
Diagnóstico y tratamiento de la retinopatía diabética
El diagnóstico de la retinopatía diabética se basa fundamentalmente en la exploración del fondo de ojo. La mayoría de nuestros pacientes diabéticos tienen protocolizadas una serie de visitas en función del tiempo de evolución o del tipo de diabetes para visualizar el fondo de ojo. En este fondo de ojo podemos observar diferentes lesiones, hemorragias, exudados, como vemos en estas diapositivas, que nos va a ayudar al diagnóstico. En caso de dudas o cuándo queremos comprobar que existe un edema macular es necesario hacer una serie de pruebas como puede ser una tomografía óptica de coherencia, una angiografía y cuando lo que sospechamos en zonas de necrosis o disquemia es necesario realizar una angiografía fluoresceinica.
El tratamiento de la retinopatía diabética se basa fundamentalmente en un buen control metabólico, buen control de la glucemia y en aquellos casos en que existe edema macular se puede tratar con inyecciones intravítreas de diferentes productos, inicialmente antiangiogénicos y si no responde se puede proceder a la inyección de corticoides intravítreos de larga acción. En aquellos casos que no responden a los tratamientos con antiangiogénicos o corticoides se puede proceder al tratamiento con una vitrectomía que es una intervención. Y en la forma de retinopatía diabética proliferativa el tratamiento básicamente es el láser hace una panfotocoagulación para eliminar toda la zona de isquemia y si la retinopatía proliferativa está asociada a hemorragias intravítreas o al desprendimiento de retina, puede ser requerida o puede ser necesaria la intervención quirúrgica que es lo que se denomina una vitrectomía.


