Posibles complicaciones de la fecundación in vitro y cómo tratarlas
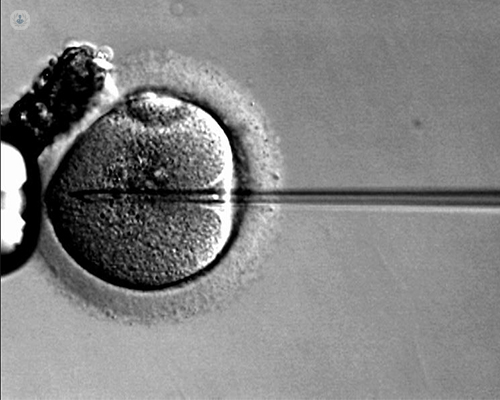
Escrito por:El tratamiento de estimulación ovárica que se lleva a cabo previamente a la realización de una fecundación in vitro (FIV) para obtener un número elevado de ovocitos es indispensable para lograr un buen pronóstico de gestación, ya que permite tener un mejor control del ciclo que cuando no se lleva medicación, pautándose en el momento justo el día de la aspiración folicular y teniendo la certeza de que la mayoría de los ovocitos serán maduros.
Además, el endometrio (mucosa del interior del útero) se torna mucho más receptivo y, como hay más ovocitos (sin tratamiento solo habría uno), se pueden seleccionar los mejores embriones para transferirlos.
Sin embargo, como cualquier tratamiento médico, la fecundación in vitro no está exenta de efectos adversos, que pueden aparecer de forma ocasional. Por suerte, se trata de casos puntuales y en absoluto generalizados. Los especialistas en Reproducción Asistida acompañan a sus pacientes durante todo el proceso. La medicación es personalizada para cada paciente, lo que permite lograr la respuesta deseada y, además, evitar efectos secundarios. Así mismo, los profesionales realizan seguimiento y monitorización a partir de ecografías transvaginales, que permiten identificar de forma precoz cualquier efecto no deseado.
Síndrome de hiperestimulación ovárica en los procesos de FIV
El síndrome de hiperestimulación ovárica es uno de los posibles efectos secundarios de la fecundación in vitro. La respuesta ovárica suele ser siempre más o menos la misma, desarrollando una media de 10-12 folículos pero, de forma excepcional, los ovarios pueden reaccionar de forma exagerada, pudiéndose llegar a producir lo que se conoce como síndrome de hiperestimulación ovárica (SHO). Este síndrome es muy poco frecuente: su incidencia es del 0,5-10% de los casos. Los casos de SHO graves presentan una incidencia de entre un 0,5% y un 1% únicamente.
El síndrome de hiperestimulación ovárica se caracteriza por la presencia de una gran cantidad de folículos que se ven por ecografía a los pocos días de administrar la medicación a la paciente. Además, estas pacientes presentan una cantidad muy elevada de estrógenos.
Tratamiento del síndrome de hiperestimulación ovárica
Si la respuesta de los ovarios se observa pronto es sencillo prevenir el desarrollo de una hiperestimulación grave, ya que hoy en día se conoce que el síndrome lo desencadena la hormona hCG, que es la que se aplica para provocar la ovulación. En estos casos, se anula la administración de hCG y los folículos se van reabsorbiendo de forma espontánea para iniciar un nuevo ciclo el mes siguiente.
Otra opción para no perder el ciclo es el desencadenado de la ovulación con una dosis de la hormona liberadora de gonadotropina (GnRHa), que provoca un pico de hormona foliculoestimulante (FSH) y de hormona luteinizante (LH). La función de estos cambios hormonales es, en definitiva, la recuperación de esos ovocitos para su fecundación y vitrificación para su traspaso en otro ciclo. Con la hormona GnRHa se logra una recuperación más rápida del ovario hasta llegar a su estado natural, con lo que se minimiza el riesgo.
No obstante, aunque la hiperestimulación ovárica es muy poco frecuente, es importante que la paciente esté informada de la posibilidad de su aparición.
Ascitis o acumulación de plasma en la cavidad abdominal
En otros casos, la respuesta es normal en un inicio y el síndrome se desencadena cuando ya se ha administrado la hCG, por la imposibilidad de predecir una hiperestimulación. La paciente, pocos días después de la aspiración de los óvulos, presenta distensión abdominal y molestias en los ovarios.
Esto se debe a que la hiperestimulación provoca que parte del líquido de la sangre (plasma) salga de las arterias y pase a la cavidad abdominal. Si hay una cantidad elevada de líquido, que en ocasiones puede superar los 3 litros de líquido en el abdomen, se produce una ascitis molesta que comprime las asas intestinales, dificultando la digestión.
Los ovarios presentan un aumento de tamaño y flotan en el líquido por lo que, al moverse, la paciente nota más molestias. Puesto que hay poco líquido en sangre, se orina menos a menudo. Gracias a los especialistas en infertilidad que administran la medicación, estos síntomas se detectan rápidamente y es posible tratarlos para eliminar las molestias.
El tratamiento de la ascitis es sintomático. Para evitar la formación de coágulos, la paciente tiene que estar muy hidratada, por lo que se aconseja que tome más de tres litros de líquido al día y, preferiblemente, de bebidas isotónicas, ya que estas disminuyen la salida de plasma de la sangre. En los casos más graves será imprescindible que la paciente ingrese para la administración de suero vía intravenosa añadiendo, además, anticoagulantes. También se recomiendan analgésicos y reposo para que los ovarios se muevan lo mínimo posible.
El proceso se resuelve por sí solo tras 8-10 días. Extraordinariamente, si la ascitis es muy importante, puede requerir vaciar el líquido abdominal para disminuir la distensión, lo que mejora rápidamente el cuadro.
En otras ocasiones, la hiperestimulación tiene un inicio insidioso y después se dificulta. Esto suele ocurrir cuando la mujer se queda embarazada, ya que la hiperestimulación la desencadena la hormona hCG, que es precisamente la que genera la pequeña placenta del embrión desde el primer momento que implanta en el útero materno.
Puesto que el síndrome de hiperestimulación ovárica es un proceso muy infrecuente, lo principal es intentar prevenirlo mediante los controles seriados de estradiol en sangre y las ecografías que se realizan a lo largo del tratamiento para la FIV.


