El ABC de los factores de riesgo cardiovascular: la diabetes mellitus
Escrito por:La glucosa es un azúcar básico en el organismo, que lo utiliza para extraer energía. Cuando se habla de “tener azúcar”, ser diabético o sufrir diabetes mellitus significa que dichas personas tienen elevados los niveles de glucosa en sangre o una glucemia elevada.
- Azúcar = glucosa
- Glucosa en sangre = glucemia
- Diabetes mellitus = hiperglucemia
Límites de glucosa en sangre
Los límites de glucosa en sangre varían según si nos encontramos en ayunas o no, y pueden medirse en sangre con una extracción de muestra capilar:
- Normoglucemia: 70-110mg/dl
- Hiperglucemia: >110mg/dl
- Hipoglucemia: <70mg/dl
- Diabetes mellitus: >125mg/dl
Prediabetes: ¿cuándo se produce y cómo gestionarla?
Cuando una persona tiene una glucemia entre 110-125mg/dl se considerará glucemia alterada en ayuno que, repetida en el tiempo, podría corresponderse a una Diabetes Mellitus futura. De ahí que haya sociedades científicas que lo consideren una prediabetes, ya que no puede decirse que los individuos cumplan criterios para ser diagnosticados de diabetes, pero tampoco tienen glucemias que sean normales.
De hecho, la prediabetes debería considerarse una oportunidad, un toque de atención, para corregir hábitos, cuyo objetivo sea normalizar la situación y evitar que progrese hacia una diabetes.
¿Cómo puede saber un diabético si está bien controlado?
El control de la diabetes se lleva a cabo mediante glicemias capilares puntuales, o bien periódicamente, con hemoglobina glicosilada.
El control se realiza mediante glicemias capilares puntuales o bien periódicamente con Hemoglobina Glicosilada.
- La glicemia capilar es un “fotograma”. Explica cómo está la glucemia en un momento puntual. En ayunas debería estar entre 90-130mg/dl y, después de las comidas, en <180mg/dl.

- HbA1 sería “la película entera” de los últimos dos meses. Idealmente debería situarse en <7%.

¿Qué se entiende por “azúcar” y qué tipos de azúcar existen?
El azúcar es una sustancia que procede de la caña dulce, de la remolacha o bien de otros vegetales, y que se presenta en estado cristalino. Se encuentra en el grupo de los hidratos de carbono.

La fructosa es otro monosacárido simple que está presente de forma natural en las frutas. No obstante hay azúcares complejos, como el almidón, presente en la pasta, por ejemplo, y que se trata de un polisacárido (que significa combinación de varios monosacáridos) de glucosa, en este caso.

Azúcares o hidratos de carbono, ¿simples VS complejos?
La diferencia se encuentra en la absorción. Mientras que los azúcares son estructuras simples y se absorben fácilmente, los complejos primero deberán romperse (mediante la digestión) para poderse absorber. Puede entenderse esta diferencia comparando el comportamiento del índice glicémico* de los alimentos formados por azúcares simples respecto a azúcares complejos.
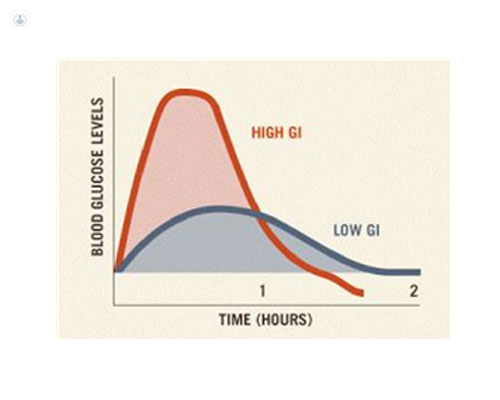
* Es la capacidad de un alimento para elevar la glucosa en sangre tras ingerirlo. Por ejemplo, con una bebida de cola, solo bebiéndola, tendremos un pico glicémico inmediato (curva roja en la gráfica), en comparación con una plato de pasta, que tendrá una subida progresiva (curva azul en la gráfica). Los alimentos con alto índice glicémico se relacionan con la aparición de diabetes o con un mal control, en caso de ya estar presente la enfermedad y, por lo tanto, se deben consumir con medida.
Pero… ¿Cómo debe tratarse la diabetes para que esté controlada?
Existen varias posibilidades de tratamiento de la Diabetes Mellitus:
- Medidas higiénico-dietéticas. Son las más importantes, según los especialistas en Medicina Interna, ya que, por un lado, en individuos sin diabetes o pre-diabéticos, evitarán la progresión hacia la enfermedad. Por otro lado, en pacientes ya diagnosticados, les ayudará a estar bien controlados, así como alcanzar sus objetivos terapéuticos.
- Antidiabéticos orales y subcutáneos. Son fármacos que actúan en diferentes niveles. Las Sulfonilureas, por ejemplo, estimulan la secreción de insulina en el páncreas. Las Biguanidas (la metformina), en cambio, reducen la producción de glucosa a nivel hepático, y mejoran la captación de esta a nivel periférico, como las Tiazolidinedionas (Pioglitazona), que favorecen la sensibilidad a la insulina por parte de las células. Además, en los últimos años se han añadido tres grupos de fármacos a lo anteriormente mencionado. En primer lugar, los inhibidores de la DPP4, que se administran por vía oral y que no actúan directamente sobre el páncreas o el hígado, sino que actúan inhibiendo la degradación de unas proteínas que ayudan al páncreas a segregar insulina. En segundo lugar, los glucosúrics o inhibidores de SGLT2, que también se administran por vía oral y actúan totalmente a nivel del riñón, excretando la glucosa, y disminuyendo sus niveles en sangre. En tercer lugar, los análogos de la GLP1, que estimulan de manera indirecta la secreción de insulina por el páncreas. La diferencia de estos fármacos respecto a los anteriores es que se administran de manera subcutánea, por lo que deben pincharse como la insulina, aunque no con la misma frecuencia, además de tampoco tener los mismos riesgos el paciente de sufrir hipoglucemias.
- Cuando se considera que las herramientas anteriores no son suficientes para controlar los niveles de glucosa, o hay alguna contraindicación para su administración, es cuando se recurrirá a la insulina. Consiste en administrar de manera exógena (desde fuera) la insulina que el paciente no puede generar de manera endógena (por su páncreas). Los pacientes diabéticos de tipo I donde no hay reserva de insulina desde el principio serán insulinodependientes desde el diagnóstico. La insulinoterapia necesita un entrenamiento, ya que puede haber situaciones a identificar para evitarlas o, en caso de presentarse, saber resolverlas, tales como las hipoglucemias.


