Infección de prótesis: síntomas y causas
Autore:¿Qué es una infección protésica?
La infección de una prótesis es una de las peores complicaciones que puede sufrir un paciente intervenido de una artroplastia. El paciente, que se ha operado con el objetivo de mejorar el dolor y la función en su articulación dañada, acaba en una situación mucho peor que antes de intervenirse, con la frustración lógica que esto conlleva. La infección protésica supone la invasión de la superficie de los implantes protésicos por microorganismo patógenos, normalmente bacterias.
¿Por qué se producen las infecciones de las prótesis?
Éste es un tipo de infección que se basa en la capacidad de ciertas bacterias de adherirse a la superficie de la prótesis, multiplicarse y formar una estructura llamada biofilm. La infección se produce tras la llegada de patógenos (bacterias) al implante y ésta tiene lugar, en la mayoría de los casos, durante el procedimiento quirúrgico; menos frecuentemente se produce a través del torrente sanguíneo desde focos remotos de infección (infección protésica hematógena). La infección de una prótesis nunca se debe al “rechazo de la prótesis”, como frecuentemente oímos decir a nuestros pacientes y tampoco se produce por un “virus del quirófano”, ya que en el 99% de los casos, la infección es bacteriana. La existencia de dicho biofilm es responsable de que la infección protésica sea una entidad difícil de diagnosticar y tratar.
¿Es frecuente?
El riesgo de infección tras la implantación de una primera prótesis articular, en pacientes sanos, ha sido establecido alrededor del 1-3%. Ésta puede ser mucho mayor (>15-20%) en pacientes con ciertas enfermedades de base (diabetes, artritis reumatoide, infecciones previas, etc.) o en pacientes sometidos a recambios de prótesis. Se considera que la infección es la primera causa que hace fracasar a una prótesis de rodilla (25% de los fracasos de una prótesis de rodilla son por infección) y la tercera que hace fracasar a una prótesis de cadera (15% de los fracasos de una prótesis de cadera son por infección). En otras articulaciones, como el hombro o el tobillo, las cifras pueden ser mucho mayores.
¿Qué síntomas alertan al paciente de estas infecciones?
En casos de infección protésica crónica, el dolor es el síntoma principal que manifiesta el paciente. Es frecuente que el paciente no entienda que su prótesis esté infectada, ya que “nunca ha tenido fiebre” y que no ha experimentado otros signos que normalmente asociamos a la infección. La ausencia de signos y síntomas típicos de infección es una característica de la infección protésica. La salida de material purulento es poco frecuente, pero es definitoria de una infección crónica de la prótesis. La falta de movilidad o el aflojamiento precoz de la prótesis son también signos clásicos asociados con la infección. Pero como decimos, el dolor es el síntoma principal y la existencia de una infección siempre se debe descartar en todo paciente con una prótesis que duele.
¿Qué debe hacer el paciente con infección en las prótesis?
El diagnóstico y el tratamiento de las infecciones protésicas es complejo, por lo que solo debería ser asumido por expertos en el área. El objetivo es, como no puede ser de otra forma, conseguir los mejores resultados en el menor tiempo posible, evitando someter a los pacientes a pruebas diagnósticas innecesarias y a múltiples intervenciones quirúrgicas. No olvidemos que en casos complejos de infección protésica, la extremidad y/o la vida del paciente pueden ponerse en riesgo. El tratamiento de la infección es siempre quirúrgico; solo la cirugía puede erradicar una infección protésica. En la mayoría de casos será necesaria la extracción quirúrgica de los componentes protésicos infectados. Como es obvio, tras la retirada de la prótesis infectada, el implantar una nueva prótesis, libre de infección, es obligatorio para lograr una función correcta y conseguir el alivio del dolor. Esto lo podemos realizar con un protocolo de recambio protésico en un tiempo (quitar el implante infectado y colocar un nuevo implante durante la misma cirugía) o con un recambio protésico en dos tiempos (al paciente se le implanta, de forma temporal, un espaciador con antibióticos, hasta que la infección se controla y puede implantarse una nueva prótesis con seguridad). Ambos procedimientos son eficaces si se indican en el paciente adecuado. Una valoración detallada, caso por caso, es fundamental para poder ofrecer a cada paciente la mejor solución a su caso particular. En manos expertas, se consigue la curación definitiva de la infección protésica en más del 85% de los pacientes.
Casos ejemplo:
- Osteomielitis: Paciente de 32 años de edad con una osteomielitis crónica de la tibia (tipo IIIBlocal) tras una fractura abierta hacía 8 años. La paciente había sido intervenida en 7 ocasiones sin conseguir la curación. Conseguimos la erradicación de la infección tras la eliminación de todo el hueso infectado-necrótico mediante saucerización y fresado; se oblitera el espacio muerto con un sustituto óseo con antibióticos. Para conseguir la curación es obligatorio la reconstrucción del defecto de piel, que se realiza mediante un colgajo libre microquirúrgico fasciocutáneo anterolateral del muslo (ALT).
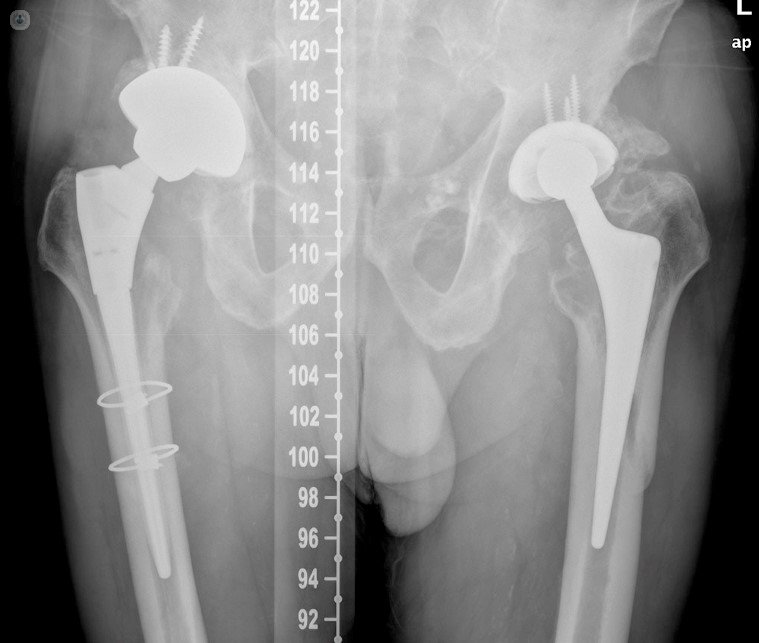
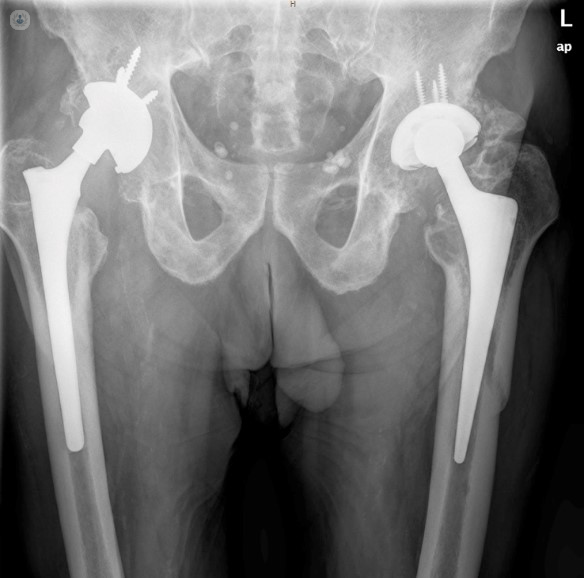
- Infección protésica, recambio en un tiempo: Paciente de 87 años de edad con una infección protésica crónica en su prótesis de cadera derecha por un Staphylococcus aureus sensible. En la imagen de la izquierda observamos la fístula productiva que presentaba el paciente y que es definitoria de infección crónica. A pesar de su avanzada edad el paciente se consideró candidato para realizar una cirugía en un tiempo. En la imagen quirúrgica, la implantación de la nueva prótesis y el uso de perlas de antibiótico local. Tras 2 años el paciente continua libre de infección y con una muy buena función articular.
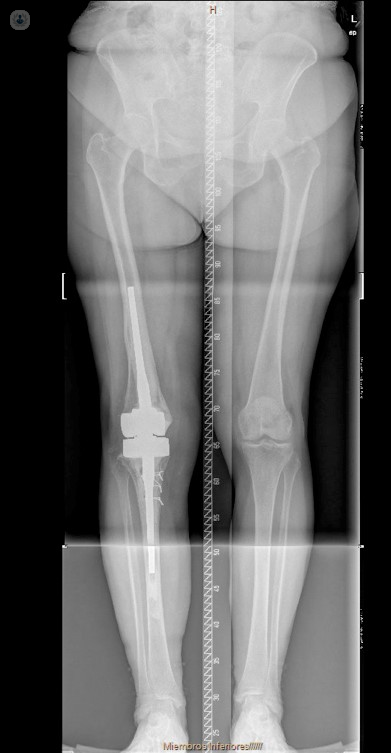
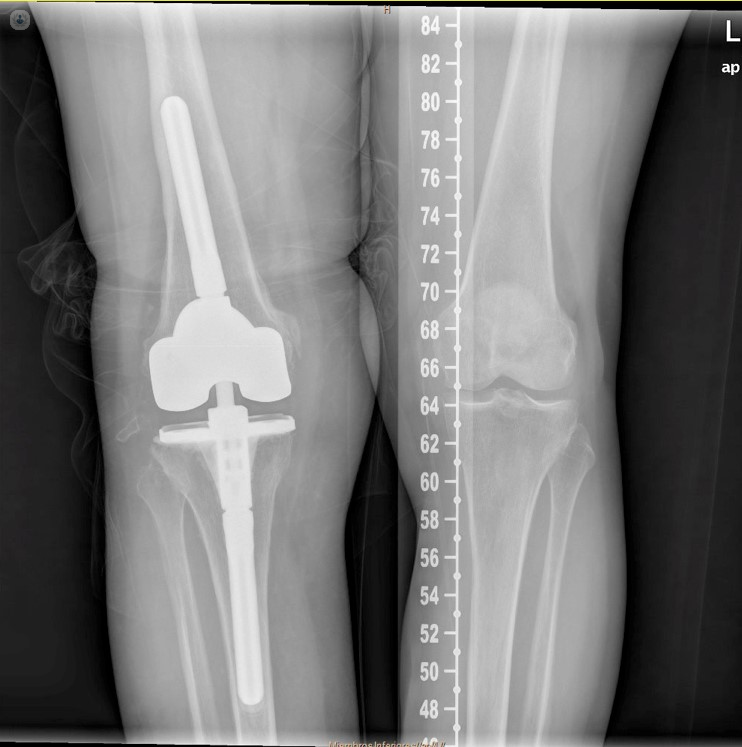
- Infección protésica, recambio en dos tiempos: Paciente de 77 años de edad con una infección crónica por un Staphylococcus epidermidis multirresistente tras un recambio de prótesis de rodilla derecha. En este caso elegimos realizar una revisión protésica en dos tiempos. En la imagen quirúrgica (1er tiempo), observamos el mal aspecto de los tejidos tras la retirada de los implantes y el resultado final tras el desbridamiento. Posteriormente se implanta, de forma temporal, un espaciador articulado de cemento con antibiótico. Una vez que se considera que la infección está erradicada el paciente se vuelve a intervenir (2º tiempo) para implantar la prótesis definitiva. En la radiografía el buen resultado tras 4 años de la cirugía sin signos de recidiva de la infección.
Para más información contacte con un especialista.


