El lupus: una enfermedad autolesiva
Escrito por:El lupus es una de las principales enfermedades autoinmunes. Estas enfermedades aparecen cuando el sistema de defensas del organismo (el sistema inmunológico), se “confunde” y no diferencia entre las partículas dañinas (virus, bacterias y otras sustancias extrañas llamadas antígenos) y las propias células o tejidos, y produce anticuerpos en contra de “sí mismo”. A estos anticuerpos se les llama “autoanticuerpos” y son los responsables de la enfermedad.
Según el estudio EPISER realizado por la Sociedad Española de Reumatología (SER), existen unos 10 casos de lupus por cada 100.000 habitantes en España.
Causas del lupus
La causa del lupus eritematoso sistémico es aun hoy día desconocida. Pero sí se sabe que existe un conjunto de factores, estudiados en Reumatología, que juegan un papel en su aparición:
- Factores de tipo genético. Aparecen con más frecuencia en caso de tener determinados marcadores genéticos y cuando hay antecedentes familiares.
- Factores ambientales (agentes víricos). Provocan la alteración del sistema inmunológico dando lugar a la aparición de autoanticuerpos. Además, la luz ultravioleta y algunos medicamentos pueden desencadenar brotes de enfermedad.
El lupus afecta principalmente a mujeres (de cada 10 personas que lo padecen, 9 son mujeres), y a ciertas etnias (afroamericanos, hispanos y asiáticos). Puede aparecer a cualquier edad, pero lo más frecuente es que se inicie en la juventud, por lo cual el diagnóstico precoz es sumamente importante.
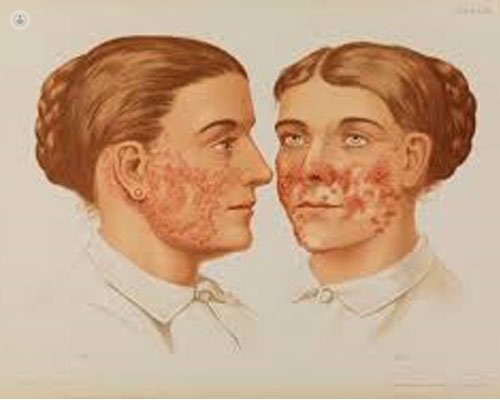
Lupus: síntomas
El lupus puede estar localizado exclusivamente en la piel (“lupus cutáneo”), pero con frecuencia afecta simultáneamente a muchos órganos o sistemas (piel, articulaciones, riñones, corazón, pulmones): se le llama en este caso “lupus eritematoso sistémico”. Puede provocar inflamación en las articulaciones (artritis), pero también en otros órganos (pleuritis, pericarditis), y puede ser causa de manifestaciones menos específicas como fiebre, cansancio, aftas orales o pérdida del cabello (alopecia).
Se trata de una enfermedad crónica, en la que la afectación orgánica persiste durante un largo periodo de tiempo e incluso toda la vida. Por lo general cursa por brotes o periodos de actividad de la enfermedad, mientras que otros periodos son de inactividad o remisión.
La dificultad de diagnosticar el lupus
Las manifestaciones del lupus son muy variadas, se puede decir que no hay dos pacientes con los mismos síntomas y cada persona tiene un patrón diferente de enfermedad. Eso hace que el diagnóstico pueda ser en ocasiones difícil.
Por eso es muy importante que, ante la sospecha de tener esta enfermedad, se acuda o envíe al paciente al reumatólogo, como especialista médico de este tipo de enfermedades. El diagnóstico se basa en la presencia de manifestaciones clínicas sugestivas y se completa con la realización de analíticas específicas en busca de autoanticuerpos, alteraciones en la sangre (descenso en las cifras de linfocitos, plaquetas o hematíes), proteínas en orina, y en caso necesario, biopsia de determinados órganos como el riñón.
Tratamiento del lupus
No existe un único tratamiento para el lupus: el tipo de fármacos a emplear depende de las manifestaciones que se vayan produciendo. Por ello, puede variar mucho de un paciente a otro, e incluso en el mismo paciente en diferentes momentos de la enfermedad.
El tratamiento que habitualmente han de recibir todos los pacientes son los llamados fármacos antipalúdicos o antimaláricos por su demostrado beneficio a largo plazo en mantener la enfermedad inactiva. Es también una medida general para todos el evitar la exposición solar, recomendándose el uso de fotoprotectores.
Prevención del lupus ¿Es posible?
No existe ninguna forma de evitar la aparición de la enfermedad. Pero si es fundamental el diagnóstico y tratamiento precoces y la vigilancia para detectar brotes de actividad, con lo que se consigue evitar las complicaciones graves. Es importante señalar que hoy en día la gran mayoría de pacientes pueden desarrollar una vida prácticamente normal con mínimos efectos secundarios, a pesar de tener que tomar habitualmente tratamientos de forma crónica.



