Pie equinovaro
Escrito por:
¿Qué es el pie equinovaro?
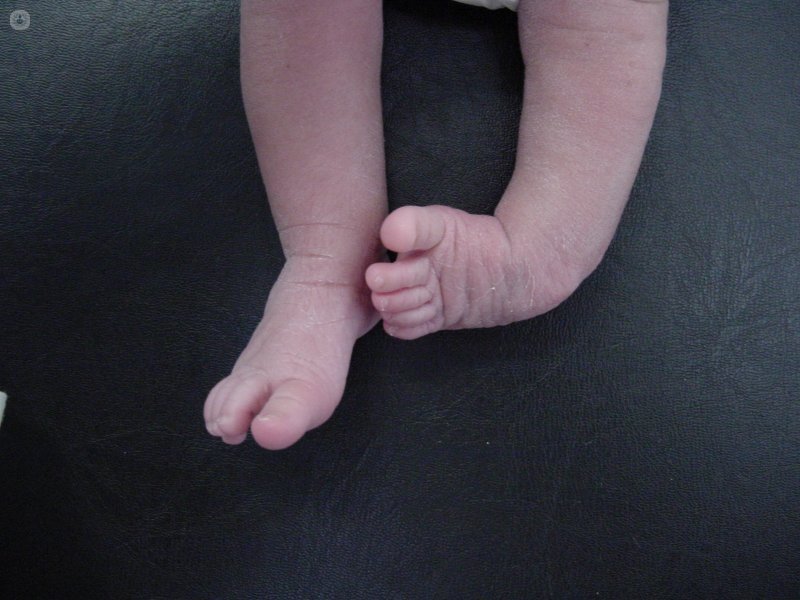
El pie equinovaro, también llamado pie zambo, es una deformidad congénita del pie que ya aparece en la semana 20 de la gestación.
Al nacimiento el pie presenta una forma característica desviado hacia abajo (equino) y con la planta girada hacia arriba (varo). Desde el punto de vista médico el pie está en equinovaro pero con un componente de cavo (pliegue en el arco) y de adducto (dedos hacia adentro).
Se trata de una deformidad rígida de forma que no es posible colocar el pie en una posición normal.
Su frecuencia es aproximadamente de 1 por cada mil niños, el 50% de los casos bilateral y es el doble más frecuente en niños que en niñas.
¿Cuál es la causa de esta patología?
Sabemos que la deformidad se produce porque los músculos, tendones y ligamentos de la parte posterior e interna de la pierna son más densos y menos elásticos de lo normal. Durante el crecimiento del feto dentro del útero, estas estructuras van quedando cortas y provocan que el pie se vaya desviando de forma progresiva. La postura en la que se coloca el pie es tan anómala que la disposición y la forma de los huesos del pie queda alterada.
En algunos casos el pie equinovaro está asociado a enfermedades neuromusculares conocidas, pero en la mayoría de los casos desconocemos porqué estos tejidos son tan densos y tan poco elásticos.
¿Cómo y cuándo se diagnostica?
Dado que esta malformación congénita se produce durante los primeros meses de la gestación suele ser posible su visualización en el estudio ecográfico del feto de 20 semanas, por lo que cada día es más habitual el diagnóstico de sospecha prenatal.
El diagnóstico de confirmación es fácil tras el nacimiento, observando la forma del pie hacia abajo (equino) y adentro (varo) y comprobando que por manipulación no somos capaces de obtener una posición normal.
Se necesita experiencia para distinguirlo de otras malformaciones congénitas del pie como el astrágalo vertical congénito, y de algunas deformidades de mucho mejor pronóstico como el metatarsus adductus o el pie talo. Es importante, además, descartar la existencia de otras enfermedades neuromusculares.
¿Cómo se puede tratar?
El tratamiento más utilizado consiste en la corrección progresiva con yesos y el mantenimiento de la corrección con botas según el método descrito por el Dr. Ponseti. Para ello se colocan yesos en máxima corrección que se cambian cada semana hasta conseguir la corrección completa. En general, entre tres y cinco cambios de yeso se consigue corregir todos los aspectos de la deformidad excepto la posición en equino (puntillas) y por ello suele ser necesaria una pequeña intervención, el alargamiento percutáneo del tendón de Aquiles. Normalmente se realiza con anestesia local y después se coloca el último yeso durante tres semanas mientras cicatriza el tendón alargado.
Como la deformidad tiene gran tendencia a reproducirse, después de conseguida la postura normal del pie, colocamos un pequeño aparato (férula de abducción) que mantiene los pies en la postura correcta. Este aparato está formado por unas botitas giradas hacia afuera y una barra que las une. En realidad se trata de un sistema dinámico que, además de mantener la postura, favorece la corrección cuando el niño flexiona las rodillas. El aparato se coloca unos cuatro meses durante las veinticuatro horas del día (aunque se saca para el baño y para vestirlo) y después se mantiene sólo cuando el niño está dormido (siesta y de noche) hasta los cuatro años de edad.
¿Puede dejar secuelas?
Los resultados obtenidos al final del tratamiento generalmente son buenos y el niño puede realizar todo tipo de actividades físicas sin cojera ni discapacidad.
La propia malformación suele cursar con un menor tamaño del pie (en general un centímetro) y de la pantorrilla (alrededor de un centímetro más delgada). Si el niño tiene los dos pies afectos, no suele reconocerse, pero si tiene sólo deformidad en un pie, sí se percibirá una leve asimetría. Sólo en algunos casos pueden existir un primer dedo más pequeño o una pierna algo más corta, en general sin repercusión funcional.